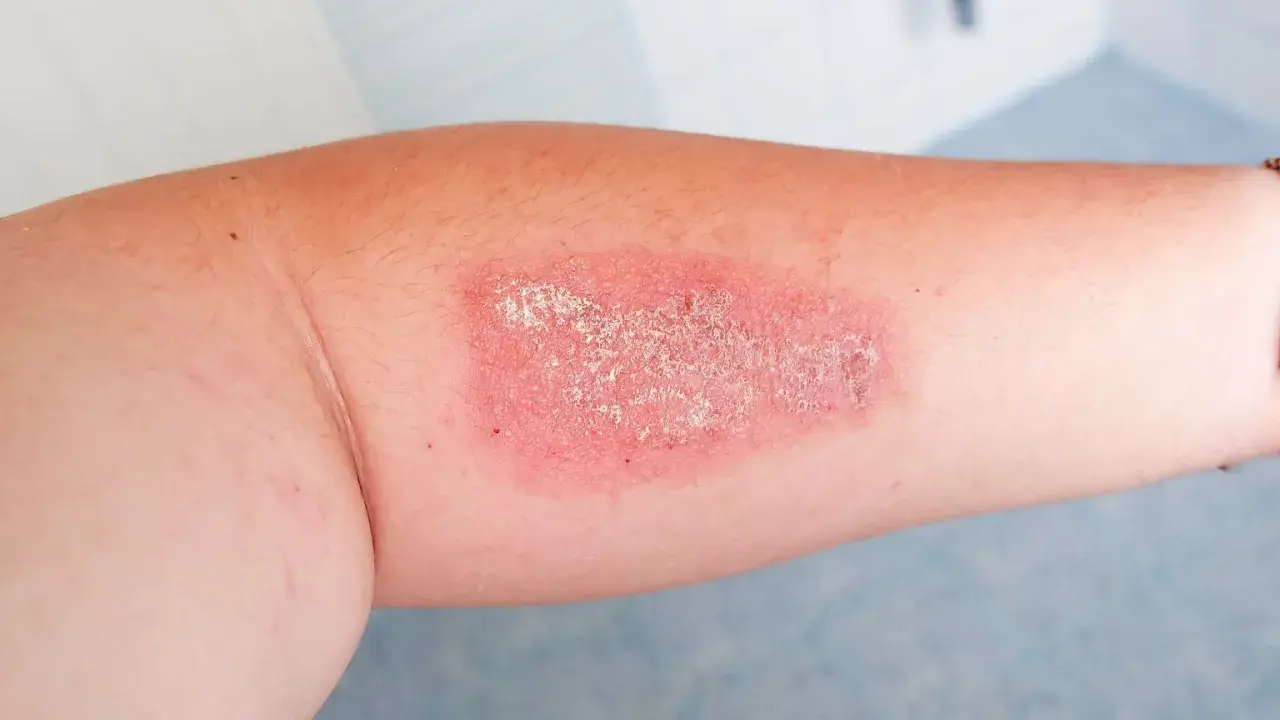
Wiele osób słysząc o gronkowcu złocistym, od razu myśli o groźnym szczepie MRSA. Jednakże, równie istotny, choć często niedoceniany, jest szczep MSSA. W tym artykule przyjrzymy się bliżej zagrożeniom związanym z zakażeniem gronkowcem złocistym wrażliwym na metycylinę (MSSA), omówimy potencjalne powikłania, czynniki wpływające na ciężkość przebiegu choroby oraz wyjaśnimy, czym różni się on od swojego bardziej znanego kuzyna, MRSA. Celem jest dostarczenie rzetelnych informacji w przystępny sposób, aby rozwiać obawy i zwiększyć świadomość na temat tego, jak poważne może być zakażenie MSSA.
Gronkowiec MSSA: potencjalnie groźny, ale uleczalny
- MSSA to szczep gronkowca złocistego wrażliwy na metycylinę, co oznacza jego podatność na leczenie standardowymi antybiotykami.
- Bakteria ta jest powszechnym nosicielem na skórze i błonach śluzowych, a zakażenie rozwija się przy uszkodzeniu skóry lub osłabionej odporności.
- Może wywoływać zarówno łagodne infekcje skórne, jak i ciężkie, zagrażające życiu zakażenia inwazyjne, takie jak sepsa czy zapalenie płuc.
- Kluczowa różnica od MRSA to wrażliwość na antybiotyki, co ułatwia leczenie MSSA, dając lekarzom szersze pole manewru.
- Nieleczone lub niewłaściwie leczone zakażenie MSSA może prowadzić do takich samych poważnych powikłań jak w przypadku MRSA.
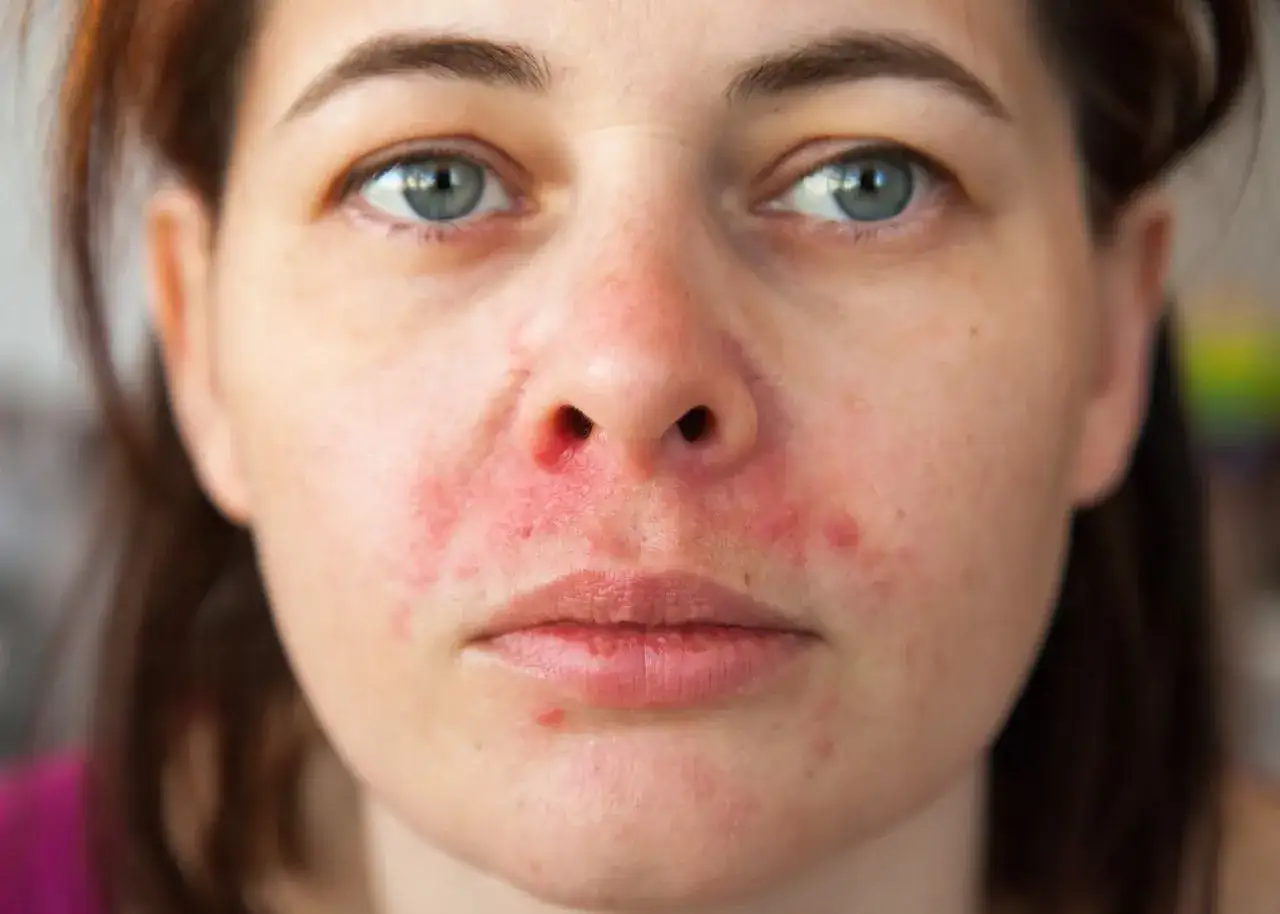
MSSA – co to za bakteria i dlaczego, mimo że "wrażliwa", wciąż budzi niepokój?
MSSA to skrót od *Methicillin-Sensitive Staphylococcus aureus*, co oznacza gronkowca złocistego wrażliwego na metycylinę. Jest to szczep bakterii *Staphylococcus aureus*, który w przeciwieństwie do MRSA, reaguje na leczenie standardowymi antybiotykami z grupy penicylin, takimi jak kloksacylina, oraz cefalosporynami, np. cefazoliną. Mimo tej wrażliwości na leczenie, MSSA nadal budzi niepokój, ponieważ może prowadzić do bardzo poważnych powikłań, jeśli zakażenie nie zostanie odpowiednio potraktowane. Niewłaściwe leczenie lub jego brak otwierają drzwi do rozwoju infekcji inwazyjnych, które mogą stanowić realne zagrożenie dla życia.
Gronkowiec złocisty: cichy lokator na Twojej skórze
Większość z nas nosi na swojej skórze i w błonach śluzowych, na przykład w nosie, bakterie *Staphylococcus aureus*. Jest to zjawisko powszechne szacuje się, że około 20-30% populacji jest bezobjawowymi nosicielami. Dopóki nasza skóra jest nienaruszona, a układ odpornościowy działa sprawnie, obecność tych bakterii zazwyczaj nie stanowi problemu. Jednakże, gdy dojdzie do uszkodzenia skóry na przykład w wyniku skaleczenia, otarcia czy oparzenia lub gdy nasza odporność jest osłabiona (na przykład z powodu choroby, stresu czy niedożywienia), bakterie te mogą znaleźć drogę do wnętrza organizmu i rozpocząć swoją niszczycielską działalność, prowadząc do rozwoju infekcji.
MSSA, czyli szczep wrażliwy na metycylinę – co to dokładnie oznacza?
Termin "wrażliwy na metycylinę" w odniesieniu do MSSA jest kluczowy dla zrozumienia jego charakterystyki. Oznacza on, że ten konkretny szczep gronkowca złocistego reaguje na leczenie antybiotykami z grupy penicylin, które nie zostały zmodyfikowane, aby pokonać oporność bakterii (jak metycylina, która jest już rzadko stosowana), a także na antybiotyki z grupy cefalosporyn. Leki te, takie jak kloksacylina czy cefazolina, są standardowymi narzędziami w walce z wieloma infekcjami bakteryjnymi. Ta podatność na powszechnie dostępne antybiotyki jest główną cechą odróżniającą MSSA od MRSA (Methicillin-Resistant *Staphylococcus aureus*), czyli gronkowca opornego na metycylinę, i ma fundamentalne znaczenie przy wyborze odpowiedniej strategii terapeutycznej.

Czy zakażenie MSSA jest groźne? Czynniki decydujące o ryzyku
Choć MSSA jest "wrażliwy" na antybiotyki, to absolutnie nie oznacza, że jest niegroźny. Podobnie jak jego oporny kuzyn, MRSA, może wywoływać szerokie spektrum chorób od łagodnych infekcji skórnych, które zazwyczaj nie stanowią poważnego zagrożenia, po ciężkie, inwazyjne zakażenia, które mogą prowadzić do sepsy, uszkodzenia narządów, a nawet śmierci. Ryzyko i ciężkość przebiegu zakażenia MSSA zależą od wielu czynników, które wspólnie decydują o tym, czy infekcja pozostanie powierzchowna, czy też stanie się stanem zagrażającym życiu.
Od drobnej krosty do sepsy: Kiedy MSSA staje się śmiertelnym zagrożeniem?
Spektrum chorób wywoływanych przez MSSA jest szerokie. Na jednym końcu mamy łagodne infekcje skórne i tkanek miękkich, takie jak czyraki, ropnie, liszajec czy zapalenie mieszków włosowych. Są to schorzenia, które zazwyczaj dobrze reagują na leczenie i nie prowadzą do poważnych konsekwencji. Jednakże, sytuacja staje się dramatyczna, gdy bakteria przedostanie się do krwiobiegu lub głębszych tkanek. Wówczas może wywołać bardzo groźne zakażenia inwazyjne, które stanowią śmiertelne zagrożenie. Należą do nich między innymi: posocznica (sepsa), zapalenie płuc, infekcyjne zapalenie wsierdzia (zakażenie zastawek serca), zapalenie kości i szpiku, zapalenie stawów, a także zespół wstrząsu toksycznego. W tych przypadkach szybka i skuteczna interwencja medyczna jest absolutnie kluczowa dla ratowania życia pacjenta.
- Infekcje skórne i tkanek miękkich: czyraki, ropnie, liszajec, zapalenie mieszków włosowych.
- Ciężkie zakażenia inwazyjne: posocznica (sepsa), zapalenie płuc, infekcyjne zapalenie wsierdzia, zapalenie kości i szpiku, zapalenie stawów, zespół wstrząsu toksycznego.
Grupy podwyższonego ryzyka: Kto powinien obawiać się MSSA najbardziej?
Nie wszyscy jesteśmy tak samo narażeni na ciężkie przebiegi zakażeń MSSA. Pewne grupy osób posiadają obniżoną odporność lub inne czynniki, które sprawiają, że są one bardziej podatne na rozwój poważnych infekcji. Do tych grup należą przede wszystkim osoby z osłabionym układem immunologicznym, na przykład po chemioterapii, chorujący na choroby autoimmunologiczne, osoby zmagające się z cukrzycą, a także osoby starsze, u których naturalnie odporność jest słabsza. Szczególnie narażone są również noworodki, które mają jeszcze niewykształcony w pełni system obronny, a także pacjenci po rozległych operacjach, osoby z wszczepionymi cewnikami (np. naczyniowymi czy moczowymi) lub poddawane dializom, ponieważ te procedury i urządzenia mogą stanowić drogę wejścia dla bakterii.
Lokalizacja ma znaczenie: Dlaczego gronkowiec w ranie jest groźniejszy niż w nosie?
Jak już wspomnieliśmy, gronkowiec złocisty często bytuje na naszej skórze i w nosie, nie powodując przy tym żadnych dolegliwości. Jest to tzw. nosicielstwo, które samo w sobie nie jest groźne. Prawdziwe zagrożenie pojawia się, gdy bakteria znajdzie sposób, aby przedostać się do wnętrza organizmu. Uszkodzona skóra nawet niewielkie skaleczenie, zadrapanie czy otarcie staje się otwartą "furtką" dla MSSA. Podobnie, jeśli bakteria dostanie się do błon śluzowych, może rozpocząć infekcję. Lokalizacja bakterii ma zatem kluczowe znaczenie: obecność na powierzchni skóry to jedno, ale przedostanie się do głębszych tkanek, krwiobiegu czy narządów wewnętrznych to zupełnie inna i znacznie groźniejsza sytuacja.
MSSA kontra MRSA: Kluczowa różnica, która decyduje o sposobie leczenia
Kiedy mówimy o gronkowcu złocistym, często porównujemy go do jego "kuzyna" MRSA. Kluczowa i fundamentalna różnica między MSSA a MRSA leży w ich wrażliwości na antybiotyki. Ta jedna cecha ma ogromny wpływ na to, jak lekarze podchodzą do leczenia tych infekcji, jakie leki mogą zastosować i jakie są rokowania. Choć MSSA jest uważany za "łatwiejszego" w leczeniu, nie można zapominać, że nadal jest to potencjalnie niebezpieczny patogen, który wymaga odpowiedniej uwagi i terapii.
Wrażliwość na antybiotyki: Dlaczego w przypadku MSSA lekarze mają szersze pole manewru?
Jak już podkreślaliśmy, MSSA jest wrażliwy na standardowe antybiotyki, takie jak penicyliny (np. kloksacylina) i cefalosporyny (np. cefazolina). Oznacza to, że lekarze mają do dyspozycji szeroki arsenał skutecznych leków, które mogą być zastosowane w leczeniu infekcji wywołanych przez ten szczep. To daje im dużą elastyczność w doborze terapii, uwzględniając indywidualne potrzeby pacjenta i specyfikę zakażenia. W przeciwieństwie do tego, MRSA jest oporny na metycylinę i wiele innych standardowych antybiotyków, co zmusza lekarzy do sięgania po leki "ostatniej szansy", takie jak wankomycyna. Stosowanie tych silniejszych antybiotyków jest często bardziej obciążające dla organizmu i wiąże się z większym ryzykiem skutków ubocznych, a także ogranicza możliwości terapeutyczne.
Czy łatwiejsze leczenie oznacza mniejsze zagrożenie? Porównanie powikłań
To częste pytanie: skoro MSSA jest łatwiejszy w leczeniu, czy jest mniej groźny? Odpowiedź brzmi: niekoniecznie. "Łatwiejsze leczenie" odnosi się do dostępności i skuteczności antybiotyków, które są w stanie pokonać bakterię. Jednakże, jeśli zakażenie MSSA nie jest odpowiednio leczone, lub jeśli pacjent ma bardzo osłabiony organizm, może ono prowadzić do tych samych, bardzo poważnych powikłań, co infekcja MRSA. Mowa tu o sepsie, zapaleniu płuc, uszkodzeniu narządów czy nawet śmierci. Dlatego też, mimo że leczenie MSSA jest zazwyczaj prostsze, nie wolno lekceważyć żadnego zakażenia, a diagnostyka i terapia powinny być zawsze prowadzone pod ścisłym nadzorem lekarza.
Jakie sygnały alarmowe wysyła organizm? Rozpoznaj objawy zakażenia MSSA
Rozpoznanie objawów zakażenia MSSA jest kluczowe dla szybkiego podjęcia leczenia i uniknięcia poważniejszych konsekwencji. Objawy mogą być bardzo zróżnicowane, w zależności od tego, czy infekcja ogranicza się do skóry, czy też rozprzestrzeniła się na inne części ciała. Warto wiedzieć, na co zwracać uwagę, aby w porę zareagować i skonsultować się z lekarzem.
Infekcje skórne, które powinny zapalić czerwoną lampkę: czyraki, ropnie, liszajec
Najczęściej spotykane zakażenia wywołane przez MSSA dotyczą skóry i tkanek miękkich. Mogą one przybierać postać:
- Czyraków: są to bolesne, czerwone guzki wypełnione ropą, które zazwyczaj rozwijają się wokół mieszka włosowego. Często w środku takiego czyraka można dostrzec tzw. "czop", czyli skupisko martwej tkanki i bakterii.
- Ropni: to większe, głębsze zbiorniki ropy, które mogą tworzyć się pod skórą lub w tkankach miękkich. Są one zazwyczaj bardzo bolesne i mogą towarzyszyć im objawy stanu zapalnego.
- Liszajca: jest to powierzchowna infekcja skóry, która objawia się pęcherzami, a następnie sączącymi się nadżerkami pokrytymi charakterystycznymi strupami o miodowym zabarwieniu. Liszajec często pojawia się na twarzy, szczególnie u dzieci.
Choć te infekcje skórne mogą wydawać się niegroźne, stanowią one często pierwszy sygnał, że bakteria zaczęła atakować organizm i mogą być wstępem do poważniejszych problemów.
Objawy ogólnoustrojowe, których nie wolno ignorować: gorączka, dreszcze, osłabienie
Gdy infekcja MSSA zaczyna się rozprzestrzeniać poza skórę i dociera do krwiobiegu lub narządów wewnętrznych, pojawiają się objawy ogólnoustrojowe, które są sygnałem alarmowym. Należą do nich:
- Gorączka: podwyższona temperatura ciała, często sięgająca wysokich wartości.
- Dreszcze: uczucie zimna, któremu towarzyszy drżenie ciała, często występujące w połączeniu z gorączką.
- Ogólne osłabienie i złe samopoczucie: brak energii, silne zmęczenie, apatia, uczucie rozbicia.
Pojawienie się tych objawów wymaga natychmiastowej konsultacji lekarskiej, ponieważ mogą one świadczyć o rozwoju poważnego zakażenia.
Gdy infekcja staje się inwazyjna: symptomy zapalenia płuc, kości i wsierdzia
W przypadku rozwinięcia się ciężkich, inwazyjnych zakażeń wywołanych przez MSSA, objawy stają się bardzo specyficzne i często zagrażające życiu. Należy zwrócić uwagę na następujące symptomy:
- Zapalenie płuc: objawia się kaszlem (często z odkrztuszaniem ropnej wydzieliny), dusznościami, bólem w klatce piersiowej oraz przyspieszonym oddechem.
- Zapalenie kości i szpiku: charakteryzuje się silnym, miejscowym bólem w kości, obrzękiem, zaczerwienieniem skóry nad bolącym miejscem, gorączką i ograniczoną ruchomością.
- Infekcyjne zapalenie wsierdzia: może objawiać się gorączką, pojawieniem się szmerów sercowych, silnym zmęczeniem, dusznościami, obrzękami i ogólnym osłabieniem.
- Posocznica (sepsa): jest to stan bezpośredniego zagrożenia życia, który objawia się bardzo wysoką gorączką lub wręcz hipotermią (spadkiem temperatury), przyspieszonym tętnem i oddechem, spadkiem ciśnienia krwi, zaburzeniami świadomości, zimnymi kończynami i plamistymi zmianami na skórze.
Jak lekarz stawia diagnozę? Badania niezbędne do potwierdzenia MSSA
Postawienie prawidłowej diagnozy zakażenia MSSA opiera się na połączeniu oceny objawów klinicznych pacjenta z wynikami badań laboratoryjnych. Kluczową rolę odgrywa tutaj identyfikacja samej bakterii oraz określenie jej wrażliwości na antybiotyki, co jest niezbędne do zaplanowania skutecznego leczenia.
Wymaz i posiew: klucz do identyfikacji wroga
Podstawą diagnostyki mikrobiologicznej jest pobranie odpowiedniej próbki materiału biologicznego od pacjenta. Może to być wymaz pobrany z miejsca podejrzanego o infekcję, np. z rany, gardła, nosa, a także próbka krwi, moczu, płynu stawowego czy tkanki. Następnie materiał ten jest poddawany posiewowi, czyli hodowli na specjalnych podłożach laboratoryjnych. Celem jest umożliwienie wzrostu bakterii, jeśli są obecne w próbce. Po wyhodowaniu bakterii, można ją zidentyfikować, co pozwala potwierdzić obecność gronkowca złocistego.
Antybiogram: mapa drogowa do skutecznej terapii
Po zidentyfikowaniu bakterii, kolejnym kluczowym etapem jest wykonanie antybiogramu. Jest to badanie laboratoryjne, które określa, na które antybiotyki wyizolowany szczep gronkowca złocistego jest wrażliwy, a na które oporny. Wynik antybiogramu jest niczym mapa drogowa dla lekarza wskazuje, które leki będą skuteczne w walce z infekcją, a których należy unikać, ponieważ bakteria jest na nie odporna. Dzięki temu lekarz może dobrać najodpowiedniejszy antybiotyk, co znacznie zwiększa szanse na szybkie i skuteczne wyleczenie, a także minimalizuje ryzyko rozwoju dalszej oporności bakterii.
Skuteczne leczenie istnieje! Jak medycyna radzi sobie z gronkowcem MSSA?
Dobra wiadomość jest taka, że zakażenia wywołane przez MSSA są zazwyczaj uleczalne. Medycyna dysponuje skutecznymi metodami terapeutycznymi, które pozwalają pokonać tę bakterię. Podejście do leczenia zależy od rodzaju i ciężkości infekcji, ale zawsze opiera się na precyzyjnej diagnostyce i celowanym działaniu.
Antybiotykoterapia celowana: podstawowa broń w walce z infekcją
Podstawą leczenia zakażeń MSSA jest antybiotykoterapia. Po uzyskaniu wyników antybiogramu, lekarz dobiera antybiotyk, na który wyizolowany szczep bakterii jest wrażliwy. Najczęściej stosowane są leki z grupy penicylin, takie jak kloksacylina, lub cefalosporyn, np. cefazolina. Niezwykle ważne jest, aby pacjent ściśle przestrzegał zaleceń lekarza i przyjmował antybiotyk przez cały zalecony czas, nawet jeśli objawy ustąpią wcześniej. Przedwczesne przerwanie antybiotykoterapii może prowadzić do nawrotów infekcji, a także sprzyjać rozwojowi oporności bakterii na stosowane leki.
Leczenie miejscowe a leczenie ogólnoustrojowe – kiedy które jest potrzebne?
Rodzaj leczenia antybiotykami zależy od rozległości i głębokości infekcji:
- Leczenie miejscowe: w przypadku łagodnych, ograniczonych infekcji skórnych, takich jak niewielkie zmiany zapalne czy początkowe stadia czyraków, lekarz może zalecić stosowanie maści lub kremów antybiotykowych bezpośrednio na zmienione miejsce.
- Leczenie ogólnoustrojowe: gdy infekcja jest bardziej rozległa, dotyczy głębszych tkanek, lub gdy doszło do zakażenia inwazyjnego, konieczne jest podawanie antybiotyków doustnie lub dożylnie. Terapia ogólnoustrojowa zapewnia, że lek dociera do wszystkich miejsc w organizmie, gdzie obecna jest bakteria.
Wsparcie chirurgiczne: kiedy nacięcie i drenaż ropnia są konieczne?
W przypadku zakażeń, które doprowadziły do powstania ropni czy to na skórze (czyraki), czy w głębszych tkankach miękkich sama antybiotykoterapia może nie wystarczyć. Ropa jest skupiskiem bakterii, białych krwinek i martwych tkanek, a antybiotyki mogą mieć trudności z penetracją do wnętrza ropnia. Dlatego też, w wielu przypadkach, konieczne jest chirurgiczne nacięcie ropnia i jego drenaż, czyli usunięcie zgromadzonej ropy. Jest to zabieg niezbędny do skutecznego oczyszczenia zainfekowanego obszaru, przyspieszenia gojenia i eliminacji bakterii. Drenaż ropnia jest zawsze uzupełnieniem antybiotykoterapii, a nie jej zamiennikiem.
Lepiej zapobiegać niż leczyć: Jak zminimalizować ryzyko zakażenia?
Choć MSSA jest uleczalny, najlepszym sposobem na uniknięcie problemów zdrowotnych jest zapobieganie zakażeniom. Istnieje kilka prostych, ale niezwykle skutecznych zasad higieny i postępowania, które znacząco zmniejszają ryzyko, że bakteria znajdzie drogę do naszego organizmu.
Higiena ponad wszystko: proste zasady, które chronią przed gronkowcem
Podstawą profilaktyki jest dbałość o higienę osobistą. Należy pamiętać o:
- Regularnym i dokładnym myciu rąk: jest to najważniejszy krok w zapobieganiu rozprzestrzenianiu się bakterii. Ręce należy myć wodą z mydłem przez co najmniej 20 sekund, szczególnie po kontakcie z osobami chorymi, po dotykaniu ran, przed jedzeniem i po skorzystaniu z toalety.
- Unikaniu dzielenia się przedmiotami osobistymi: ręczniki, maszynki do golenia, szczoteczki do zębów te przedmioty powinny być używane tylko przez jedną osobę, aby zapobiec przenoszeniu bakterii.
- Utrzymywaniu czystości w otoczeniu: regularne sprzątanie i dezynfekowanie powierzchni, które są często dotykane przez wiele osób (np. klamki, blaty, telefony), również pomaga ograniczyć rozprzestrzenianie się patogenów.
Prawidłowe opatrywanie ran: zamknięcie wrota dla bakterii
Każde uszkodzenie skóry, nawet najmniejsze, stanowi potencjalne "wrota" dla bakterii. Dlatego tak ważne jest, aby szybko i prawidłowo zadbać o wszelkie rany, skaleczenia czy otarcia. Po oczyszczeniu rany wodą z mydłem, należy ją zabezpieczyć jałowym opatrunkiem. Pozwala to nie tylko chronić ranę przed zanieczyszczeniem, ale także przyspiesza proces gojenia.
Przeczytaj również: Czy 16-latek może sam iść do lekarza? Zgoda i zasady
Nosicielstwo MSSA – czy zawsze wymaga leczenia i kiedy jest to wskazane?
Samo nosicielstwo MSSA, czyli obecność bakterii na skórze lub w nosie bez objawów infekcji, zazwyczaj nie wymaga interwencji medycznej. Nasz organizm często radzi sobie z tym bez problemu. Jednakże, w pewnych specyficznych sytuacjach, lekarz może zalecić tzw. eradykację nosicielstwa. Dotyczy to na przykład pacjentów przed planowanymi operacjami, osób z bardzo obniżoną odpornością, lub osób, u których dochodzi do nawracających infekcji gronkowcowych, zarówno u nich samych, jak i w ich najbliższym otoczeniu. W takich przypadkach stosuje się specjalne maści do nosa lub płyny do kąpieli z antyseptykami, aby zredukować liczbę bakterii.
MSSA – groźny przeciwnik, którego można pokonać. Co musisz zapamiętać?
Podsumowując, gronkowiec złocisty wrażliwy na metycylinę (MSSA) jest bakterią, której nie należy lekceważyć. Choć jest uleczalny dzięki dostępności skutecznych antybiotyków, może prowadzić do bardzo poważnych, a nawet zagrażających życiu zakażeń inwazyjnych, takich jak sepsa. Kluczowe jest zrozumienie, że nawet jeśli leczenie jest łatwiejsze niż w przypadku MRSA, to potencjalne powikłania mogą być równie groźne. Świadomość objawów, szybka reakcja i konsultacja z lekarzem w przypadku podejrzenia infekcji są absolutnie niezbędne. Pamiętajmy również o znaczeniu profilaktyki proste zasady higieny i prawidłowe opatrywanie ran to nasza pierwsza linia obrony przed tym groźnym, ale jak widać, pokonywalnym przeciwnikiem.